O que é?A Sífilis é considerada a mais grave das Infecções de Transmissão Sexual, exclusivamente verificada no ser humano e causada pela bactéria
Treponema Pallidum (Treponema pálido). Também pode ser denominada Cancro duro, Cancro Sifilítico, Mal-francês, Mal-napolitano, Peste sexual, Sifilose, Avariose, Doença do mundo, Mal de franga, Mal de Santa eufémia, Mal espanhol, Pudendagra, Doença gálica, Doença britãnica e Lues. Está frequentemente associada ao VIH.

O Treponema Pallidum é uma bactéria anaeróbia facultativa em forma de espiral (espiroqueta) e tem cerca de 10 micrómetros de comprimento e 0,2 micrómetros de largura. As pequenas dimensões dificultam a visualização microscópica, daí que normalmente seja feita uma observação em fundo escuro.
TransmissãoPode ser transmitida por qualquer contacto sexual com uma pessoa infectada (oral, anal ou vaginal), uma vez que a bactéria pode atravessar as mucosas mesmo quando estas estão intactas. Contudo, pode ser adquirida devido ao facto das ulcerações ou exsudações entrarem em contacto com uma zona de mucosa ou de pele não íntegra.
Apesar de a bactéria também possa estar presente no sangue, actualmente as transfusões já não constituem um factor de risco, porque os dadores são alvo de grande número de testes médicos, que incluem o teste para esta infecção.
Quando uma mulher sofre de sífilis, esta pode ser transmitida ao feto por via transplacentária, originando a sífilis congénita.
O risco de transmissão é mais elevado nos estádios iniciais da infecção.
SintomatologiaA infecção tem um período de incubação entre 1 semana e 3 meses, durante o qual a bactéria se multiplica e progride nos vasos linfáticos e sanguíneos. Todavia, os sintomas começam a manifestar-se, em média, 3 ou 4 semanas após o contágio. Se não for tratada na sua fase inicial (Sífilis primária), pode evoluir para outras fases da infecção, podendo causar lesões no coração, cérebro, olhos, ossos e articulações, sistema nervoso, podendo conduzir à morte.
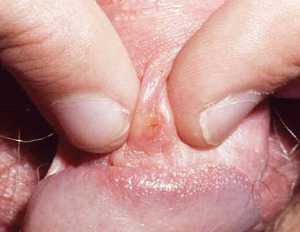
-» Sífilis primária - aparece uma ferida ou úlcera dura, lisa, brilhante e indolor (sifiloma, também designado por cancro), em redor da área do contacto sexual, geralmente sobre o pénis, a vagina ou o recto. Também pode aparecer noutras partes do corpo, como por exemplo nos lábios, na língua, na garganta, nos dedos, nos mamilos ou em outros locais.
O Sifiloma começa como uma pequena zona vermelha saliente que se converte numa ferida aberta, que se mantém indolor, com diâmetro de 0,5 a 2 cm. A ferida não sangra, mas ao tocar-lhe liberta um líquido que é deveras infeccioso e os gânglios linfáticos próximos aumentam de volume. Como a lesão causa tão poucos sintomas, normalmente é ignorada, estimando-se que cerca de metade das mulheres infectadas e um terço dos homens infectados não sabem que a têm. Costuma sarar em 3 a 12 semanas, mesmo sem tratamento, o que faz com que as pessoas pensem erradamente que estão curadas.
-» Sífilis secundária - inicia-se com uma erupção cutânea caracterizada pela sua cor rosada, que surge normalmente 9 a 90 dias após a sífilis primária. Cerca de 25% dos infectados ainda têm uma ferida a sarar durante esta fase, que pode durar pouco tempo ou prolongar-se durante meses. Habitualmente desaparece, mesmo sem o indivíduo receber um tratamento, podendo contudo aparecer de novo semanas ou meses mais tarde. São frequentes as úlceras na boca (80% dos doentes), gânglios linfáticos inflamados por todo o corpo (50% dos doentes), inflamação nos olhos (10% dos doentes), inflação nos ossos e articulações (10%) e meningite sifilítica aguda num número reduzido de pessoas. Ao contrário do que acontece com outras erupções semelhantes, as lesões afectam as palmas das mãos e as solas dos pés. Também podem ocorrer sintomas como sensação de mal-estar, perda de apetite, náuseas, vómitos, fadiga, febre, garganta dolorida, anorexia, dores de cabeça queda de cabelo, gastrite, colite ulcerativa, artrite, periostite, anemia,etc. Nesta fase, a pessoa infectada é altamente contagiosa.
-» Sífilis latente - esta fase da doença caracteriza-se pela ausência de sinais ou sintomas da infecção, que pode permanecer em estado de latência anos, décadas ou até o resto da vida. Se os doentes forem co-infectados com HIV, o periodo de latência pode ser encurtado de forma significativa.
É denominada sífilis latente precoce se a duração da infecção for inferior a um ano e tardia se tiver duração desconhecida ou superior a uma ano. Em certos casos, a sífilis fica latente de imediato, ou seja, não se manifesta nem pela úlcera nem por qualquer dos outros sintomas habituais das sífilis primária e secundária.
-» Sífilis terciária ou tardia - neste estádio a sífilis não é contagiosa e os sintomas podem oscilar entre ligeiros e devastadores e surgem, em média, 5 a 20 anos após a sífilis primária.
-» Sífilis cutaneomucosa - é muito rara na actualidade e aparece normalmente nos primeiros 15 anos após a infecção inicial. Surgem gomas e tubérculos que crescem lentamente, saram de forma gradual e deixam cicatrizes. As gomas são lesões nodulares da pele, indolores e destrutivas, com consistência de borracha. Podem aparecer em quase todo o corpo, sendo mais comuns abaixo do joelho, na parte superior do tronco e no couro cabeludo. Os tubérculos são nódulos dérmicos, eritematosos, acobreados, indolores, arciformes, podem ser descamativos ou crostosos, com uma evolução lenta e com possibilidade de u
lcerar.
-» Sífilis osteomuscular - surge em geral nos primeiros 15 anos de evolução da doença. Os ossos são fortemente afectados, provocando uma dor profunda e penetrante que se costuma agravar á noite.
-» Sífilis cardiovascular - costuma aparecer 10 a 25 anos após a infecção inicial. Pode desenvolver-se um aneurisma da aorta ou uma insuficiência da válvula aórtica. Estas perturbações podem causar dor no peito, insuficiência cardíaca ou morte.
-» Sífilis do sistema nervoso (neurossífilis) - afecta cerca de 5% dos sífilicos não tratados. As três classes principais são:
- Neurossífilis meningovascular - forma crónica de meningite. Quando o cérebro fica afectado, os sintomas são dor de cabeça, vertigem, falta de concentração, cansaço e falta de energia, dificuldade em conciliar o sono, rigidez da nuca, visão turva, confusão mental, convulsões, tumefacções do nervo óptico (papiledema), anomalias nas pupilas, dificuldade em falar (afasia) e paralisia de uma extremidade do corpo. Quando tanto o cérebro como a medula espinal ficam afectados, verifica-se dificuldade crescente em mastigar, engolir e falar; debilidade e atrofia dos músculos do ombro e do braço; paralisia lentamente progressiva com espasmos musculares (paralisia espástica); incapacidade para esvaziar a bexiga e inflamação de uma secção de espinal medula, que progride para uma perda de controlo da bexiga e uma paralisia repentina, enquanto os músculos permanecem relaxados (paralisia flácida).
- Neurossífilis parética - começa gradualmente com uma série de alterações de comportamento nas pessoas que têm mais de 40 ou 50 anos, que lentamente se tornam dementes. Os sintomas podem incluir convulsões, dificuldade em falar, paralisia temporária de metade do corpo, irritabilidade, dificuldade de concentração, perda de memória, perda de capacidade de discernimento, dores de cabeça, dificuldade respiratória, fadiga, letargia, desmazelo com a higiene pessoal, mudanças de humor, perda de força e energia, depressão, delírios e falta de perspicácia.
- Neurossífilis tabética (tabes dorsal) - é uma doença progressiva da espinal medula. Geralmente o primeiro sintoma é uma dor intensa e pungente nas pernas, que aparece e desaparece de forma irregular. A pessoa desequilibra-se ao andar, principalmente na escuridão; como não consegue sentir quando é que a bexiga está cheia, a urina acumula-se e produz uma perda de controlo da bexiga e infecções urinárias constantes. É frequente o homem tornar-se impotente. A pessoa pode ter tremores na boca, na língua, nas mãos e em todo o corpo. A caligrafia torna-se trémula e ilegível. A maioria das pessoas são delgadas e o seu rosto tem um aspecto triste. Têm espasmos de dor em vários órgãos. Devido à falta de sensibilidade nos pés, podem aparecer úlceras abertas nas suas plantas. Como a pessoa perde a sensação de dor, as articulações podem ficar lesionadas.
-» Sífilis congénita - durante a gravidez, a mãe sífilitica pode transmitir a bactéria ao filho, sendo que uma grande parte das crianças nesta situação já nascem mortas. O risco de infecção é tanto maior quanto mais próximo do termo se encontrar a gravidez e quanto mais recente for a sífilis materna.
A sífilis congénita precoce, que se manifesta durante os dois primeiros anos de vida, traduz-se por lesões da pele, das mucosas, do fígado, do baço, dos ossos, dos pulmões, dos olhos e dos rins.
A sífilis congénita tardia, que se manifesta entre os dois e os dez anos de idade, traduz-se por lesões da pele, das mucosas, dos olhos, dos ouvidos, dos dentes (incisivos centrais superiores espaçados e com um entalhe central, ao sexto ano os molares ainda têm as suas raízes), das articulações e do sistema nervoso.
A morte por sífilis congénita normalmente acontece por hemorragia pulmonar.
-» Sífilis decapitada - é o nome dado à sífilis adquirida por transfusão sanguínea, porque não apresenta a fase primária, tendo início directamente na fase secundária. Actualmente este tipo de transmissão é quase impossível, porque o sangue dos dadores é submetido a vários testes que visam prevenir exactamente estas situações.
DiagnósticoAtravés da observação dos sintomas, o médico pode suspeitar de que uma pessoa tem sífilis, mas só as análises laboratoriaispodem confirmar ou não as suspeitas, constituindo o diagnóstico.
Podem ser realizados dois tipos de análise de sangue:
-» Testes Não Treponémicos - análises de controlo, como a VDRL (iniciais de Laboratório de Investigação de Doenças Venéreas) ou RPR (Reagina Rápida do Plasma). Estes testes baseiam-se na detecção de anticorpos não treponémicos, sendo normalmente usado o antigénio Cardiolipina. Estas análises podem dar resultados falsos positivos, mas que se tornam negativos quando se repetem as análises após um tratamento adequado. Mesmo que os resultados sejam negativos, as análises devem ser repetidas, devido ao período de incubação da infecção.
-» Testes Treponémicos - análises, normalmente TPHA (Hemaglutinação passiva do Treponema Pálido) ou FTA-ABS (Anticorpos Treponémicos Fluorescentes ABSorvidos), que detectam anticorpos específicos para o treponema. Apartir do momento que uma análise é positiva, todas as seguintes serão positivas, mesmo após um tratamento bem sucedido. Contudo, os valores vão diminuindo até valores muito baixos após um tratamento eficaz.

Nos casos de sífilis primária e secundária, esta também pode ser diagnosticada através da recolha da amostra de líquído de uma úlcera e sua análise ao microscópio, para identificação das bactérias. As análises serológicas não são úteis para confirmar ou não o diagnóstico nos casos sífilis primária.
Para a neurossífilis, efectua-se uma punção lombar para realizar uma pesquisa de anticorpos.
No estádio latente, só se diagnostica através de provas de anticorpos efectuadas com amostras de sangue ou líquido espinal.
TratamentoO tratamento da sífilis é barato, fácil e eficaz se for levado a cabo nos primeiros estádios. Se a infecção não for diagnosticada aos primeiros sintomas, pode tornar-se um problema muito sério.
A terapêutica da sífilis deverá ser adaptada ao estádio da doença. O antibiótico mais usado para o tratamento da sífilis, devido à sua eficácia, é a penicilina, que cura a doença, impede a sua progressão, mas não resolve as sequelas. Caso o indivíduo seja alérgico a esta substância, pode ser administrada Tetraciclina ou Eritrocimina.
Mais de metade das pessoas com sífilis primária ou secundária desenvolve uma reacção de Jarisch-Herxeimer de 2 a 12 horas após o primeiro tratamento. Esta reacção acontece devido à morte súbita de milhões de bactérias e tem como sintomas mal-estar, febre, dor de cabeça, vómitos, sudação, arrepios com tremores e agravamento temporário das úlceras sífilíticas.
O controlo serológico deve ser efectuado aos 3, 6 e 12 meses após o fim do tratamento e deve ser continuado anualmente, devido à possibilidade de reactivação endógena da sífilis ou re-infecção, pois a sífilis não confere uma imunidade permanente..
Prevenção
O único meio totalmente eficaz na prevenção do contágio da Sífilis por transmissão sexual é a abstinência de qualquer tipo de contacto sexual.
Em caso de relações sexuais, o uso do preservativo reduz o risco de infecção.
Outros modos de prevenir uma eventual infecção podem ser a adopção de comportamentos sexuais seguros, privilegiando õs relacionamentos estáveis,
A prevenção da sífiilis congénita é feita realizando testes de despiste da sífilis durante a gravidez.
A identificação da doença e o tratamento adequado são as formas de controlo para evitar novas contaminações.
Números
O número de pessoas infectadas com o Treponema pallidum atingiu o seu auge durante a Segunda guerra Mundial. Depois, devido à difusão da penicilina, decresceu até à década de 60, altura em que voltou a aumentar.Houve um novo decréscimo nos anos 90, mas actualmente verifica-se uma nova tendência para subida.
As incidências mundiais mais elevadas da sífilis situam-se na África subsahariana (1,37%), seguida da América do Sul e central (0,52%). O valores na Europa e na América do norte são semelhantes (0,09%).
Em 2005 foram declarados 21 novos casos de sífilis congénita e 103 de sífilis precoce, em Portugal. Contudo estes números estão aquém do que se passa na realidade, mesmo sendo a Sífilis (congénita e precoce) uma Doença de Declaração Obrigatória. A Sífilis latente e a terciária não são consideradas Doenças de Declaração obrigatória.
É mais frequente entre os 15 e os 45 anos de idade, e apesar de afectar os dois sexos de igual modo, é mais fácil de detectar no sexo masculino.
A Sífilis surgiu de um modo súbito e catastrófico na Europa em 1494/1495. Uns acreditam que foi trazida da américa por Cristóvão Colombo e seus marinheiros, outros defendem que resultou de mutações que tornaram uma doença antiga mais virulenta no séc. XVI.
Esta infecção propagou-se de um modo alarmante entre os soldados de vários exércitos, o que fez com que surgissem designações como “mal francês” e “ mal espanhol”, por exemplo..
Originalmente não havia nenhum tratamento para sífilis, sendo comum tratar com mercúrio
A designação de Sífilis foi adoptada a partir o século XVI e atribui-se a Girolamo Fracastoro (1478-1553), que relatou em verso a história de uma pastor de nome Syphilus (Sífilis) que estava infectado com a doença.
A bactéria Treponema Pallidum foi identificada em 1905 por Schaudin (1871-1906) e Hoffman (1868-1959).
Em 1906 surgiu o primeiro teste para a sífilis, o teste de Wassermman, baseado na reacção serológica anti-cardiolipina
Em 1943 foram publicados, pela primeira vez, resultados do tratamento da sífilis com penicilina.
Em 1932 decorreu um estudo em Tuskegee (Alabama, EUA) que consistiu no uso de 616 negros americanos, que permaneceram sem tratamento, para avaliar o curso natural da sífilis. Este estudo foi muito polémico porque já existia tratamento efectivo para a Sífilis.
A 17 de Julho de 1998, na revista Science, um grupo de biólogos reportou a sequência exacta do genoma do Treponema Pallidum.
 ansmissões ocorre por essa via.
ansmissões ocorre por essa via.












